症状がなくても喘息の治療はやめられない?喘息の治療期間とは?
喘息は慢性的に気道に炎症を起こしており、それが引き金となって気道が敏感になって咳や息苦しさを繰り返す病気です。
喘息には、
- 喘息の炎症を抑え続けることで、喘息の悪化や発作を予防する長期管理治療
- 喘息発作時に対して、症状を和らげるための発作治療
の2つに分かれます。発作治療に関しては、苦しいのを何とかしたいのでみなさん積極的です。一方で長期管理治療は、症状がなくても毎日治療しなくてはなりません。そのため、モチベーションが続かない人も少なくありません。
「症状が出てから薬で治療すればいいや」なんていって喘息の長期治療をおろそかにしてしまうと、喘息の病態はどんどん悪化してしまいます。
さらに喘息発作は、
- 風邪
- 過労
- ストレス
の3大原因によって生じるといわれています。
- 風邪をひいたら喘息発作も出てきて、苦しい時間が長引いた
- 仕事で頑張らなきゃいけない時に限って、喘息発作が出てくる。
- 受験の前日のストレスで、喘息発作が出てきた。
このように、日常生活に大きな支障がでてしまう人をたくさん見てきています。こうならないためにも、喘息に治療期間はないのです。
どうして症状がないのに喘息の治療薬を続けなければならないのか?そこをしっかりと理解してから、ぜひ喘息の治療に臨んでみてください。
1.喘息とはどんな病気?
喘息は、慢性的に気道に炎症が起きて過敏になることで咳や息苦しさが起きる病気です。咳などの症状がなくても慢性的な炎症は続いているので、付き合っていかなければいけない病気です。
喘息の治療の話をする前に少し、喘息とはどんな病気か見てみましょう。
喘息は慢性的に気道に炎症を起こしており、それが引き金となって気道が敏感になって咳や息苦しさを繰り返す病気です。
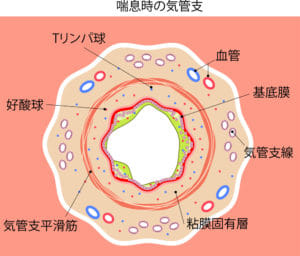
本来は我々の体を守るべき好酸球やTリンパ球などといった免疫細胞が、気道をずっと攻撃している状態です。こういった自分の免疫が自分自身を攻撃する病気のことを、自己免疫疾患と言います。分かりやすくいうとアレルギー疾患ですね。喘息の方の気管支の模式図をみてみましょう。
真ん中が気管支となり、その周りを気管支平滑筋が覆ってます。この平滑筋の周りに好酸球(赤色)やTリンパ球(青色)が過剰にいます。
普通の人でも風邪をひけば白血球があらわれて、一時的に気道が戦場となります。しかし喘息は、常に図のように好酸球やTリンパ球が気管支平滑筋にいることで、戦火とまでいかなくても、いつも火がくすぶってる状態です。
「咳がでない」「息が苦しくない」といったことで喘息が治ったと思われる患者さんが多いですが、基本的に喘息は風邪などとは違って、治らない病気と考えた方が良いです。少なくても、「咳がない=喘息の状態ではない」と考えないようにしましょう。
喘息について詳しく知りたい方は「喘息ってどんな病気?喘息の症状とは?」を一読してみてください。
2.喘息発作の繰り返しによる気道のリモデリングとは?
喘息発作を繰り返すことで、気道壁が厚く硬くなります。これを「気道のリモデリング」といいます。
喘息発作が起きたときだけ一時的な治療だけをしてる人では、気管支はどうなるのでしょうか?その点をよく理解していただきたいと思います。
喘息発作が起きたときに治療するお薬は、サルタノールやメプチンなどの短期作用型のβ2刺激薬が主流です。このβ2刺激薬は、喘息発作で狭まった気管支を一時的に広げることで、息苦しさや咳などの症状を和らげる効果があります。
一方でβ2刺激薬は、気管支の炎症自体は治療しないお薬です。つまり気道の炎症は燃え盛ったまま、放置することになります。そのため、
- 気管支喘息発作が起きる
- 短期作用型のβ2刺激薬を吸入して気管支を拡げる
- β2刺激の効果が切れると、喘息の炎症で再度気管支が狭まる
- 再度β2刺激を吸入する
といった悪循環に陥ります。この悪循環のまま放置して喘息発作を繰り返すと、気管支がどんどん太くなってきます。
これは筋トレをイメージしていただけると理解していただけると思います。筋トレをすると、徐々に腕の筋肉が太くなります。腕だと筋トレの効果があって喜ばしいことですが、気管支平滑筋がどんどん太くなります。するとどうなるのか、上の図をみながら考えてみまてください。真ん中の気管支がどんどん狭まるのがイメージできるかと思います。
さらに気管支が太くなるもう一つの問題点として、気管支平滑筋が鍛えられると太くなると同時に、繊維化といってどんどん固くなってきます。気管支が狭まって固くなると、喘息発作のときに短期作用型のβ2刺激薬を使っても、気道が広がらなくなってしまって喘息発作が改善しなくなります。これをリモデリング(不可逆性)と、専門用語では呼んでいます。
まとめると、気管支喘息発作を繰り返してリモデリングが起きたときには、気管支の平滑筋が肥厚することで、
- 気管支が太くなる
- 気管支が固くなる
などが出現します。そして最も大切なことは、この状態が改善できない状態(不可逆的)に進行してしまうのです。
3.喘息発作時のみだけ治療をしているとどうなるの?
気管支壁のリモデリングが起きるとともに、過敏性も悪化して頻回に喘息発作が繰り返されるようになります。
喘息発作を繰り返すことでおこるリモデリングが理解できたところで、具体的に喘息発作が起きたらその都度対応して、長期管理薬を投与しなかったらどうなるか図を踏まえてみてみましょう。
このように、発作が起きれば起きるほど過敏性が上昇して、喘息発作が起きやすくなります。さらに長期管理型の治療薬を投与していないと、炎症はずっと続いていき、さらに発作が起きやすくなるという悪循環になります。
リモデリングが起きた気管支平滑筋は、先ほど登場したTリンパ球や好酸球も過剰に存在していることが多く、ちょっとした炎症でもすぐ発作が起きるようになります。これを気道過敏性の上昇といいます。
過敏性が上昇することで気道の粘液腺も発達し、粘液の産生が上がります。気管支の粘液とは、この場合痰になります。痰が気管支内にあふれかえると、気管支自体も狭まりますし、吸入薬が気管支に到達するのを痰のせいで防がれてしまいます。
吸入していたお薬が効かなくなってから慌てて毎日治療する長期管理薬を行っても、一部の人は手遅れになります。気道のリモデリングは、一度起きてしまうと現在の医学では完全にもとに戻すことはできません。
β2刺激薬で気管支喘息発作が改善しない場合は、次の一手はステロイドになります。しかしステロイドは、諸刃の治療です。効果もありますが、副作用も強いお薬です。そのためステロイドは気軽に出せるお薬ではないため、喘息をしっかりとみれる病院の受診が必要になります。
毎日吸入するお薬が面倒だからといって長期管理薬をやめてしまうと、後で大変な思いをしてしまいます。必ず長期管理薬でしっかりと喘息を治療するようにしましょう。
4.喘息の長期管理で目指すべき状態とは?
喘息の長期管理で目指すべき目標は、喘息でない人と変わらないくらいの日常生活が送れることになります。
2015年喘息予防・管理ガイドラインでは、喘息治療の目標として、
- 健常人と変わらない生活が送れる
- 気道のリモデリングを防ぎ、呼吸状態を保つ
- 喘息発作を防ぐ
- 喘息死0を目指す
- 治療薬による副作用の回避
の5つをあげています。ですがどんなに医師が頑張ってこれらの目標を掲げても、喘息の患者さんが乗り気でなければ防げません。
この目標を達成性するためには、「喘息の長期管理を徹底すること」がなによりも重要なのです。一方でこれは医師側の問題なのですが、喘息の長期管理に慣れていない医師が治療すると、うまくコントロールできていないことが多々あります。喘息の目標は、喘息でない人と同じくらいの生活が送れることを目指しています。
つまり長期管理薬を使用しているのに症状が改善しない場合は、治療が足りない可能性があります。具体的に注目するところは、
- 普段咳がないか?
- 普段痰がないか?
- 労作時の息切れがないか?
- 喘息発作薬を使用していないか?
- 喘鳴がないか?
患者さんの喘息の特徴にもよりますが、この辺りの症状がないことは確認しておきたいです。ダメな例が、
医師「こんにちわ○○さん、今日は調子いかがですか?」
患者さん「いつもと喘息は変わりないですよ。」
医師「良いですね!いつもと変わらないなら薬は同じく続けていきましょう。」
よくある診察光景かもしれません。しかしここでいくつか質問をしてみるとどうでしょう?
医師「咳はありますか?」
患者さん「咳は前からあります」
医師「動くと苦しいですか?」
患者さん「階段とか上るとぜーぜーしますね」
医師「喘息発作薬は使ってますか?」
患者さん「週に1回は必ず前から使ってますよ」
これは全くコントロール不良な状態です。このように喘息患者さんで重症な方は、症状があるのが当たり前になっている人も多いかと思います。しかし日常生活から症状がある人では、
- 風邪
- ストレス
- 過労
などの喘息発作の三大原因が来た時には、確実に喘息発作が出現すると思います。そのため、普段から症状が全くない状態を目指すことが大切です。とはいっても重症な患者さんの中には、どうしても完全に症状をとるのが難しい人も中にはいます。
ですが、しっかりといわれた通りに長期管理薬を毎日吸入しているのに、薬が足りないせいで発作が起きていて気道のリモデリングが起こったら目も当てられません。
喘息の方で、治療薬を投与していても上に上げているような症状が残ってる場合は、主治医に相談してみましょう。また症状だけではなく、検査によって状態を知る方法として、ピークフローモニタリングというものがあります。
これは毎日息を思いっきり吹いて、呼吸状態を確認する方法になります。実際に息苦しさを感じてなくても、呼吸状態が悪くなっていることがあります。心配性な人は、常に「喘息発作が起きるんじゃないか」、「もしかしたら起きてるんじゃないか」と気にされます。
そんな時にピークフローを吹いていれば、いつもと同じ呼吸状態か、それともいつもより調子が悪いか、数字で確認することができます。ピークフローに興味がある人は、ぜひ一度医師に相談してみましょう。
5.喘息でなければ治療期間のゴールがみえる
喘息と診断されている患者さんの中には、本当は違う病気であることが少なくありません。そのような場合、治療期間はゴールがみえることがあります。
喘息の症状が落ち着いてくると、「長期管理薬なんかしなくても、症状が何にも出ない」という人もいるかと思います。
もちろん喘息であれば、長期管理薬による治療が必要になってきます。しかしながら、薬がなくても大丈夫な人は、そもそも本当に喘息かどうかを疑う必要もあります。
これは医師側の問題ですが、胸の音がヒューヒューして喘鳴が聞こえたら、何でもかんでも喘息として治療してしまう医師がいるのです。しかし胸の音で喘鳴が聞こえるのは、「喘息の可能性がある」のであって、「喘息と診断できる」わけではありません。ここを間違えてしまうと、意味のない治療となってしまい、必要ないのに吸入薬を続けることになってしまいます。
喘息には、色々なタイプが存在しています。典型的な症状が繰り返し起これば、喘息だと言われて納得できる人も多いでしょう。一方で高齢者になってからはじめて、「胸の音がヒューヒューするから喘息です」といわれた人も多いかと思います。今まで何ともなかったのに、いきなり「喘息だから吸入薬を吸い続けましょう」といわれても、納得できない人も多いのではないのでしょうか?
呼吸器内科医として普段診察をしていると、「これって本当に喘息??」と感じる患者さんは少なくありません。過去に喘息と診断されて治療されている患者さんを初めて診る時には、どこでどのような経緯で診断を受けたかまず確認するようにしています。半分くらいは喘息ではない印象です。
自分が本当に喘息かどうか心配な方は、「私って本当に喘息?成人喘息の診断基準とは?」で確認してみましょう。
喘息の長期管理は非常に大変です。患者さんの、
- 理解
- 納得
- やる気
全てが整わないと、なかなか続けられません。もし長期管理について疑問があるのならば自己中断するのではなく、まず医師に相談してみましょう。
自己中断して喘息が悪化してしまうと、上で述べたように気道のリモデリングが進んでしまいます。それから受診しても、手遅れになってしまいます。そうなる前に、ぜひ疑問点や納得できない点は主治医に確認してください。
もしも喘息でなければ、治療期間としてもゴールがある可能性があります。
まとめ
- 喘息は気道の慢性炎症で症状が繰り返す起きる病気です。症状がないから喘息が治ったわけではありません。
- 喘息は発作を繰り返すと気道のリモデリングといって気管支の筋肉が肥厚して固くなります。
- 喘息はリモデリングを起こすと、治らなくなってしまいます。
- 喘息の長期管理が必要な理由は、喘息発作の予防と同時に病気の進行(リモデリング)を防ぐためです。
- 喘息の長期管理の目標は、喘息ではない人と同じくらい症状がない状態で生活ができることです。
投稿者プロフィール
最新の投稿
- フリバス2020年7月30日フリバス錠・OD錠の副作用と安全性について
- フリバス2020年7月30日フリバス錠・OD錠の効果と特徴について
- 頭痛2017年4月9日痛み止めで逆に頭痛?薬物乱用頭痛について
- エビリファイ2017年4月8日アリピプラゾール錠の効果と副作用