レボトミンの副作用(対策と比較)
レボトミンは、1959年に発売された第一世代の抗精神病薬(定型抗精神病薬)です。ヒルナミン錠とは同一成分で、どちらも先発品になります。
第二世代抗精神病薬に比べると副作用が多いので、現在では使われることが減ってきています。しかしながら、レボトミンは鎮静作用が強く、統合失調症に限らずにいろいろな病気で補助的に使われています。
レボトミンの作用の特徴としては、いろいろな受容体に作用することがあげられます。このため、眠気や体重増加、ふらつきや便秘といった副作用が全体的に多いお薬です。
ここでは、レボトミンの副作用について詳しくお伝えしていきます。他の抗精神病薬とも比較しながら、対策を考えていきましょう。
1.レボトミンの副作用とは?
- 第二世代抗精神病薬と比べると、副作用が多い
- 副作用が全体的に多い(眠気・ふらつき・体重増加・便秘)
- ドパミン不足による副作用は少ない
- まれに重篤な副作用がある
レボトミンは、第一世代の抗精神病薬(定型抗精神病薬)に分類されます。第二世代の抗精神病薬(非定型抗精神病薬)と比較すると、副作用は全体的に多いです。
第二世代では、ドパミン遮断作用による副作用が大きく軽減されています。具体的にいうと、
- 錐体外路症状(ソワソワやふるえなど)
- 高プロラクチン血症(生理不順・性機能低下など)
といった症状です。
また、第一世代では、重篤であったり難治な副作用が起こるリスクは高くなります。
- 悪性症候群(高熱から死に至ることもある)
- 危険な不整脈(心室細動・心室頻拍)
- 麻痺性イレウス(腸が動かなくなってつまってしまう)
- 遅発性ジスキネジア(身体の一部が勝手に動いてしまう)
このような副作用が起こるリスクが高いと言われているので、注意が必要です。
それでは、新しい薬がすべて良いのかというと、そんなことはありません。
第一世代の定型抗精神病薬は、第二世代の非定型抗精神病薬よりも代謝への悪影響がありません。この違いはよくわかっていませんが、非定型抗精神病薬には体重増加や糖尿病、脂質異常症などがよく認められます。このため、定期的に採血をして確認していかなければいけません。
レボトミンは、いろいろな受容体に作用するお薬です。このため、第一世代の中でも副作用が全体的に多いお薬です。眠気やふらつき、体重増加や便秘といった副作用が目立ちます。その一方で、ドパミン不足による副作用は少ないです。このため、錐体外路症状や高プロラクチン血症はそこまで多くはありません。
レボトミンの効果について詳しく知りたい方は、
レボトミン錠の効果と特徴
をお読みください。
2.レボトミンと他の抗精神病薬の副作用比較
レボトミンは、いろいろな受容体に作用するお薬です。他の抗精神病薬と比較しても、副作用が全体的に多いです。
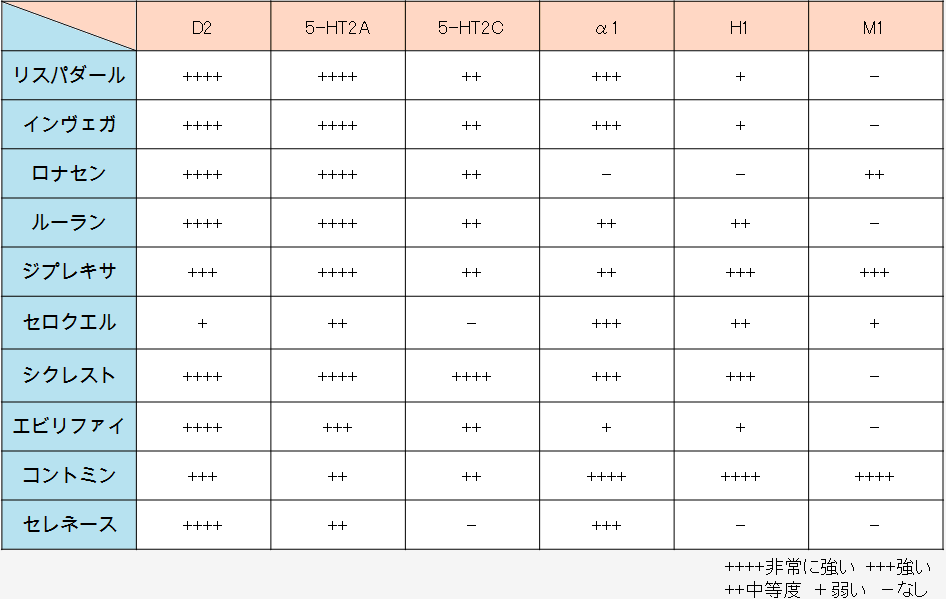
レボトミンと代表的な抗精神病薬の副作用を比較してみましょう。まずはお薬の作用の特徴を比較してみましょう。レボトミンはコントミンを改良したお薬です。その作用はコントミンに近いので、以下の表ではコントミンをみてください。
非定型抗精神病薬には、大きく3つのタイプが発売されています。それぞれの副作用の特徴をざっくりとお伝えしたいと思いま す。
- SDA(セロトニン・ドパミン拮抗薬):ドパミンとセロトニン遮断作用が中心
商品名:リスパダール・インヴェガ・ロナセン・ルーラン
特徴:ドパミン遮断作用による副作用が多め - MARTA(多元受容体標的化抗精神病薬):いろいろな受容体に適度に作用
商品名:ジプレキサ・セロクエル・シクレスト
特徴:鎮静作用が強く、代謝への悪影響が大きい - DSS(ドパミン受容体部分作動薬):ドパミンの分泌量を調整
商品名:エビリファイ
特徴:副作用は全体的に少ないが、アカシジア(ソワソワ)が多い
定型抗精神病薬もまだまだ使われています。急性期の激しい症状を抑えるためには、定型抗精神病薬の方が効果が優れています。また、代謝への影響は定型抗精神病薬の方が少ないです。
定型抗精神病薬は、セレネースの系統とコントミンの系統の2つに分けることができます。
- セレネース系(ブチロフェロン系):ドパミン遮断作用が強い
特徴:ドパミン遮断作用による副作用がとても多い - コントミン系(フェノチアジン系):いろいろな受容体に全体的に作用する
特徴:鎮静作用が強い
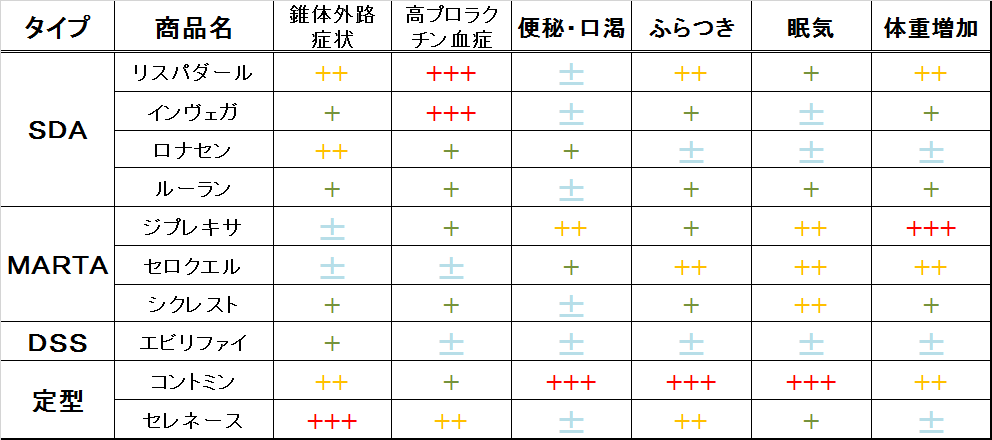
レボトミンは、コントミンを改良して作られたお薬で、いろいろな受容体に作用します。このため、定型抗精神病薬の中でも副作用が全体的に多いのです。具体的な症状で副作用を比較すると、以下の表のようになります。
3.レボトミンの副作用
レボトミンの特徴をふまえて、具体的な副作用についてみていきましょう。他剤とも比較しながら、それぞれの副作用への対策もお伝えしていきます。
3-1.錐体外路症状
レボトミンでは、錐体外路症状は少ないです。
統合失調症では、ドパミンの過剰な分泌が幻覚や妄想といった陽性症状を引き起こします。抗精神病薬はドパミンの働きをブロックするお薬ですが、必要な部分でもドパミンをブロックしてしまうと副作用になります。
その症状のひとつが錐体外路症状です。脳の黒質線条体という部分では、身体の運動の細かな調節を勝手にしてくれています。黒質でドパミンが作られて線条体に伝えられています。お薬がこのドパミンの働きを邪魔してしまうと、運動の調節が上手くいかなくなってしまいます。この症状のことを錐体外路症状(EPS)といいます。
パーキンソン病という病気をご存知でしょうか?この病気は、黒質の神経細胞が変性してしまってドパミンが作れなくなってしまう病気です。ちょうどパーキンソン病に似た症状が出現します。その他にもいろいろな運動系の症状が認められることがあります。
- 薬剤性パーキンソニズム(ふるえ・筋肉のこわばり)
- アカシジア(ソワソワして落ち着かない)
- 急性ジストニア(筋肉の異常な収縮)
- ジスキネジア(勝手に身体が動く)
レボトミンはドパミン遮断作用はそこまで強くないので、定型抗精神病薬の中でも錐体外路症状は少ないです。
レボトミンによる錐体外路症状への対策としては、4つあります。
- レボトミンの減量
- 抗不安薬やβ遮断薬の追加
- 抗コリン薬の追加
- 非定型抗精神病薬への変更
まずは、レボトミンの減量を考えます。量が少なくなれば症状も軽減するので、薬の効果をみながら減量していきます。
減量が難しい場合は、症状を緩和するお薬を使います。抗不安薬(ベンゾジアゼピン系)やβ遮断薬には、錐体外路症状を和らげる働きがあります。それでも効果が不十分なら、抗コリン薬で症状を緩和します。線条体では、アセチルコリンとドパミンがバランスを取り合っています。ドパミンが足りない時はアセチルコリンが過剰になっているので、抗コリン薬がこれを整えることでドパミンの働きを強くします。
このようなお薬としては、アキネトンやアーテンがよく使われます。その他にも、抗ヒスタミン薬に分類されるピレチア/ヒベルナも使われます。これらのお薬には、抗コリン作用があるためです。抗コリン薬にも副作用があり、尿閉・便秘といった身体症状だけでなく、認知機能に影響してせん妄が起こることがあります。必要最小限で使っていきます。
どうしても錐体外路症状がおさまらない時は、他の抗精神病薬への変更を検討します。非定型抗精神病薬に切り替えられないのかを検討してみましょう。
3-2.高プロラクチン血症
レボトミンでは、高プロラクチン血症が少ないです。
レボトミンが下垂体に作用してドパミンを遮断してしまうと、プロラクチンというホルモンを増やしてしまうことがあります。プロラクチンは本来、子供が産まれてから授乳中の女性に分泌されるホルモンです。ですから、乳汁の分泌を促す作用があります。また、子育てをしている時には次の出産をする余裕もないですから、排卵を抑制して妊娠しないようにする作用もあります。
このため高プロラクチン血症になってしまうと、
- 急に母乳がでてくる(乳汁分泌)
- 生理が遅れてしまう(生理不順)
- 不妊になってしまう(無排卵・無月経)
などの副作用がみられます。女性だけでなく、男性でも症状がみられます。
- 胸がふくらんでくる(女性化乳房)
- 性欲が落ちる(性機能低下)
などの副作用がみられます。それ以外にも、骨粗鬆症や乳がんなどへのリスクも報告されているので注意が必要です。
このような症状がみられたときは、正確に診断するためにプロラクチン濃度を測る血液検査をします。プロラクチン濃度の理想は15以下といわれていますが、30を超えたら高プロラクチン血症と診断します。
レボトミンではドパミン遮断作用はそこまで強くないので、高プロラクチン血症は少ないです。
レボトミンによって高プロラクチン血症の症状がみられたら、薬を中止して他の抗精神病薬にすることがほとんどです。プロラクチンへの影響が少ないセロクエル・ルーラン・ジプレキサなどが候補になります。
3-3.便秘・口渇(抗コリン作用)
レボトミンでは、便秘が多いです。
抗精神病薬はアセチルコリンの働きをブロックしてしまうことがあります。アセチルコリンは副交感神経を刺激する作用があります。このため抗コリン作用とは、「リラックできない時はどういう身体の状態か?」をイメージすると理解しやすいです。
リラックしている時に食べ物の消化はすすみます。このため、唾液が分泌され、胃腸は動き、尿や便は排泄されやすくなります。抗コリン作用によってこれらの活動が抑えられると、口がかわいたり、便秘になったり、尿が出にくくなります。
レボトミンには抗コリン作用が強く、副作用として認められることが多いです。
レボトミンによって便秘や口渇が認められたときの対策としては、4つあります。
- レボトミンの減量
- 生活習慣の改善
- 下剤や漢方などの追加
- 他の抗精神病薬に変更
まずはできる限り、レボトミンを減薬していきます。それでも改善しない場合は、お薬以外で改善できることは試してみます。下剤や漢方薬などを追加していくこともあります。
それでも改善できない場合は、他の抗精神病薬に切り替えていきます。変更するとしたら、リスパダール・セロクエル・ルーランなどが候補となるでしょう。
詳しくは、「抗コリン作用とは?」をお読みください。
3-4.ふらつき
レボトミンでは、ふらつきが強いです。
ふらつきは、いろいろな作用が重なって認められる副作用です。眠気が強かったらフラフラしますよね?抗ヒスタミン作用が強いお薬では眠気が強く認められます。また、アドレナリンα1受容体は血管の調整を行っています。抗α1作用によって脳に血液が上手くいかなければ、クラクラしてしまいます。
レボトミンでは抗ヒスタミン作用が強く、抗α1作用も非常に強いです。このため、めまいやふらつき(起立性低血圧)が認められることが多いです。
レボトミンでふらつきが認められた場合の対策としては、4つあります。
- レボトミンの減量
- 生活習慣の改善
- 昇圧剤の追加
- 他の抗精神病薬に変更
まずはできる限り、レボトミンを減量していきます。また、生活習慣でできることは改善していきます。
- 朝食を抜いている方は、しっかりととるようにする
- 立ち上がる時はゆっくりと身体を動かす
これでも日常生活に支障がある場合は、メトリジンやリズミックといった血圧を上げるお薬を使うことがあります。副作用を軽減するためにお薬を使うのはあまり好ましいことではないので、できるだけ少ない量にします。
どうしても改善できない場合は、他の抗精神病薬に変更していきます。ルーラン・ジプレキサ・セロクエルなどが候補になります。
3-5.眠気
レボトミンでは、眠気が強いです。
眠気は、抗ヒスタミン作用の影響が大きいです。抗ヒスタミン作用成分は、花粉症のお薬や風邪薬にも含まれています。これらの薬を飲んで眠くなる経験をされたことはありませんか?
ヒスタミンは覚醒状態に大切な脳内物質なので、これがブロックされると眠気が出てきてしまいます。他にも、セロトニン2受容体遮断作用やアドレナリンα1受容体遮断作用も眠気につながります。
レボトミンは、抗ヒスタミン作用が強く、抗アドレナリンα1作用も非常に強いです。このため、レボトミンは眠気が強いお薬です。睡眠薬として使われることもあるお薬です。
レボトミンで眠気が出てしまったら、対策としては大きく4つあります。
- 睡眠環境や習慣を見直す
- レボトミンの減量
- レボトミンの飲み方を工夫する
- 他の抗精神病薬に変更
まずはレボトミンをできる限り減量します。また、睡眠環境や習慣に関して、改善できることは見直していきます。詳しくは、「不眠を解消する9つの方法」「アルコール・タバコ・コーヒーと睡眠の関係」をお読みください。
効果を見ながら、就寝前や夕食後などにお薬を服用するなど、飲み方を工夫していくとうまくいくこともあります。お薬を変更するならば、リスパダール・ルーランなどに変更することもあります。
3-6.体重増加
レボトミンでは、体重増加は多いです。
詳しく知りたい方は、「レボトミンは太るの?体重増加と5つの対策」をお読みください。
抗精神病薬では、ヒスタミン1受容体遮断作用やセロトニン2C受容体遮断作用によって食欲が増加します。食べてしまった分だけ太るのかというと、それだけではないのです。何らかの代謝への悪影響があることが分かっていて、実際に食べている以上に体重が増加してしまいます。糖尿病や脂質異常症などのリスクも、明らかに上がります。
特に、MARTAと呼ばれる非定型抗精神病薬で多いです。ジプレキサやセロクエルでは、糖尿病の患者さんには使うことができないお薬となっています。
レボトミンは抗ヒスタミン作用が非常に強く、セロトニン2C受容体遮断作用は中等度です。代謝抑制作用は少ないのですが、太りやすいお薬といえます。
レボトミンによる体重増加の対策としては、4つあります。
- 体重測定・食事管理
- 運動
- レボトミンの減量
- 他の薬への変更
レボトミンは用量が増えるほど、体重増加が認められやすくなります。食生活を整えれば、少しずつ体重は落ち着いていきます。ジプレキサのように、少量でも問答無用で体重増加をきたすのとは異なります。
ですから、まずは食生活を整えましょう。カロリーを意識しながら食事をとるようにして、3食をバランスよくとることが必要です。そして、定期的に体重を測るようにしましょう。ちゃんと自分の体重を管理する習慣をつけましょう。また、運動習慣をつくりましょう。消費カロリーが増えれば体重が減少しますし、運動自体が精神的によい効果をもたらします。
体重増加傾向が改善できない場合は、レボトミンの減量を検討します。効果をみながら、できる限り減量していきます。それでも改善できない場合は、他のお薬へ変更していきます。鎮静作用を期待している場合は、気分安定薬や抗不安薬へ変えることもあります。
3-7.光線過敏症
日光にあたるとアレルギー反応により発疹が出ることがあります。
光線過敏症は、日光アレルギーとも呼ばれています。いわゆる日焼けとは異なります。レボトミンを服用すると薬の成分が吸収されて、一部が皮膚にまで到達します。そこで光をあびることでアレルギーを引き起こす光抗原に変化してしまうのです。
アレルギーが生じると、皮膚に炎症が起こります。日光を浴びたところに、かゆみのある皮疹が認められます。アレルギーなのでレボトミンの量とは関係なく、少量でも起こることがあります。
このような皮膚症状がみられた場合、レボトミンを中止して日光を避けるしかありません。そして皮疹に対しては、抗ヒスタミン薬の内服やステロイドの塗り薬などを使います。皮膚科で相談しましょう。
まとめ
- 第二世代抗精神病薬と比べると、副作用が多い
- 副作用が全体的に多い(眠気・ふらつき・体重増加・便秘)
- ドパミン不足による副作用は少ない
- まれに重篤な副作用がある
レボトミンは、いろいろな受容体に作用するお薬です。他の抗精神病薬と比較しても、副作用が全体的に多いです。
投稿者プロフィール
最新の投稿
- フリバス2020年7月30日フリバス錠・OD錠の副作用と安全性について
- フリバス2020年7月30日フリバス錠・OD錠の効果と特徴について
- 頭痛2017年4月9日痛み止めで逆に頭痛?薬物乱用頭痛について
- エビリファイ2017年4月8日アリピプラゾール錠の効果と副作用